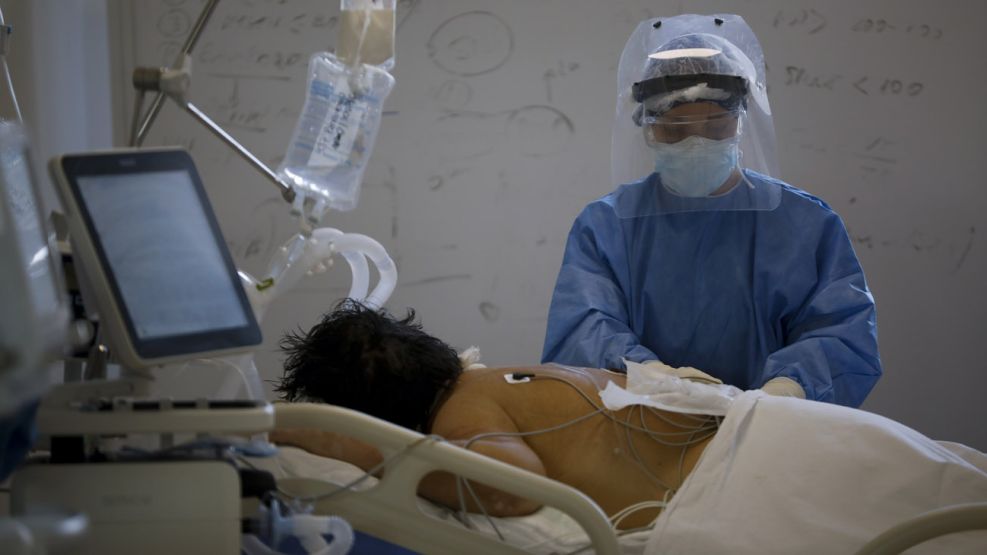
Una de las características más sorprendentes del coronavirus es que si bien tiene una alta contagiosidad no afecta en iguales proporciones a los infectados. Mientras algunas personas no presentan ni síntomas, otras empeoran rápidamente y hasta fallecen por la enfermedad.
La profesora de Ciencias Biomédicas en la Universidad de Manchester, Sheena Cruickshank, publicó recientemente un artículo en el sitio web The Conversation en el que expuso su teoría con respecto a esta cuestión.
La experta sostuvo que la gravedad de esta enfermedad en cada persona depende de varios factores entre los que destaca el acceso a la atención médica, la exposición ocupacional y los riesgos ambientales como la contaminación. No obstante, para Cruickshank el más determinante es la respuesta del sistema inmunológico del paciente, también llamado inflamación.
Guía práctica contra el coronavirus: evitá los tres síntomas más conocidos
“Específicamente, estamos viendo que los riesgos asociados con la diabetes, la obesidad, la edad y el sexo están relacionados con el funcionamiento irregular del sistema inmunológico cuando se enfrenta al virus”, indicó la profesora de Biomédicas en el artículo.
Los pacientes que padecen las formas más graves de la enfermedad tienen en común el daño pulmonar severo causado por una respuesta inmunitaria demasiado intensa. Esto se debe a la sobreproducción de citocinas, según la especialista.
Las citocinas son pequeñas proteínas que son cruciales para controlar el crecimiento y la actividad de otras células del sistema inmunitario y las células sanguíneas. Cuando se liberan, le envían una señal al primero para que cumpla con su función.
La respuesta del sistema inmunológico del paciente sería el factor que más determina la gravedad de la enfermedad, para Cruickshank
“Algunas acciones de las citocinas, como ayudar a incorporar otras células inmunitarias para combatir una infección o mejorar la capacidad de estas células reclutadas para atravesar los vasos sanguíneos, pueden causar un daño real si no se controlan. Esto es exactamente lo que sucede en una tormenta de citocinas”, señaló Cruickshank.
“Muchos glóbulos blancos crean citocinas, pero las células especializadas llamadas monocitos y macrófagos parecen ser algunos de los mayores culpables de generar tormentas de citocinas. En casos de COVID graves, la forma en que funcionan los monocitos y macrófagos falla. Y esto es particularmente cierto en pacientes con diabetes y obesidad”, amplió la profesora.
La experta citó un estudio reciente que mostró que con el COVID-19, los macrófagos y monocitos responden a niveles altos de glucosa con preocupantes consecuencias.
La glucosa aumenta los niveles de ACE2 presentes en los macrófagos y monocitos, lo que ayuda al virus a infectar las mismas células que deberían estar ayudando a matarlo
“El virus que causa el COVID, el SARS-CoV-2, necesita un objetivo al que adherirse para invadir nuestras células. Su elección es una proteína en la superficie celular llamada ACE2 . La glucosa aumenta los niveles de ACE2 presentes en los macrófagos y monocitos, lo que ayuda al virus a infectar las mismas células que deberían estar ayudando a matarlo”, resumió.
Una vez que el virus se encuentra dentro células, provoca que se produzcan cantidades importantes de citocinas, lo que inicia su sobreproducción. “Y cuanto más altos son los niveles de glucosa, más éxito tiene el virus en replicarse dentro de las células”, precisó la especialista. “
Según su hipótesis, el virus además provoca que las células inmunitarias infectadas por el virus generen productos que son muy dañinos para los pulmones y también reduce la capacidad de otras células inmunitarias, los linfocitos, para matarlo. Esto último es lo que consideró Cruickshank que les pasa a muchas personas mayores, que al tener menos linfocitos no pueden combatir al coronavirus.
B.D.N./FeL