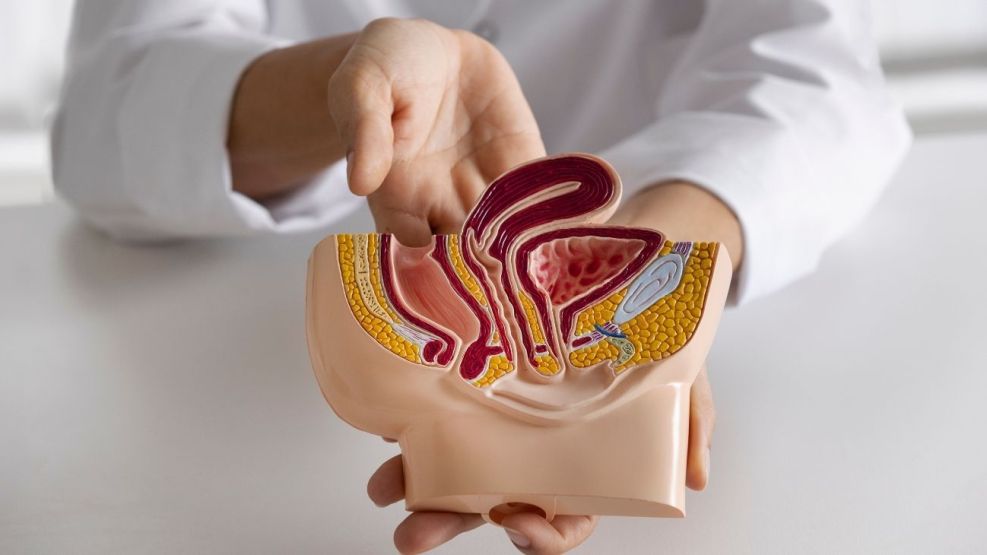
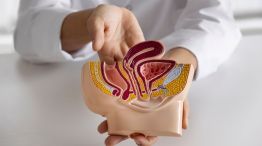
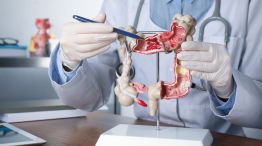
Un reciente debate científico volvió a poner en el centro de la escena a uno de los estudios preventivos más difundidos en el mundo: la colonoscopía. A partir de la publicación y el análisis de datos en revistas médicas de alto impacto como The Lancet, investigadores cuestionaron el verdadero alcance del proceso ambulatorio para reducir la mortalidad por cáncer de colon y generó una fuerte controversia en la comunidad internacional.
El punto de partida fue un ensayo clínico de gran escala llevado a cabo por la Revista de Medicina de Nueva Inglaterra o “New England Journal of Medicine”, que monitoreó durante años a decenas de miles de personas en Europa y comparó a individuos invitados a realizarse el procedimiento con otros que no recibieron dicha recomendación.
1 de cada 6 pacientes operadas por cáncer colorrectal en Argentina tiene menos de 50 años
El estudio siguió durante más de diez años a más de 84.000 pacientes de países europeos. Los números más contundentes que arrojó el relevamiento señalaron que la incidencia de cáncer colorrectal fue un 18% menor en el grupo invitado a realizarse una colonoscopía en comparación con el grupo de control.

Sin embargo, la reducción en la mortalidad fue mucho más limitada: apenas alrededor de un 10% menos de muertes, una diferencia que no alcanzó una significancia estadística robusta en el análisis general.
Un aspecto clave que marcó el resultado fue la baja adherencia: solo cerca del 42% de las personas invitadas efectivamente se realizó la colonoscopía. Cuando los investigadores analizaron exclusivamente a quienes sí se sometieron al estudio, la reducción del riesgo de muerte por cáncer de colon fue considerablemente mayor, lo que sugiere que la eficacia del método depende en gran medida de su correcta implementación.
A partir de estos datos, análisis posteriores difundidos en The Lancet plantearon una pregunta incómoda: ¿es la colonoscopía tan efectiva como se creía para evitar muertes? La respuesta no es sencilla y, según los propios autores, depende de múltiples factores, entre ellos la adherencia al estudio, la calidad del procedimiento y el seguimiento posterior.
De acuerdo con la Organización Mundial de la Salud (OMS), el cáncer colorrectal constituye el tercer tipo de tumor más frecuente en todo el mundo y la segunda causa global de muerte por cáncer. Según el último reporte, en 2022 se diagnosticaron aproximadamente 1,9 millones de nuevos casos y más de 900.000 muertes asociadas a esta enfermedad.
A pesar de las dudas planteadas en el ensayo divulgado, organismos internacionales continúan recomendando la colonoscopía como método de screening a partir de los 45 o 50 años, dependiendo de los factores de riesgo. No obstante, el debate abrió la puerta a revisar estrategias, mejorar la comunicación con los pacientes y explorar métodos complementarios, como los test de sangre oculta en materia fecal o nuevas tecnologías diagnósticas.

La defensa de la colonoscopía por parte de los gastroenterólogos
Frente a la repercusión de estos hallazgos, especialistas en gastroenterología salieron rápidamente a respaldar la utilidad de la colonoscopía como herramienta central en la prevención del cáncer de colon. Argumentan que el estudio fue interpretado de manera parcial y que sus conclusiones no invalidan décadas de evidencia acumulada.
La biopsia líquida se consolida como el estándar para la detección temprana del cáncer en 2026
La gastroenteróloga-Endoscopista del Centro Médico Hispano de Estados Unidos, Laura Rodríguez Méndez, argumentó que “la reducción de la mortalidad puede verse limitada si las personas no acceden al estudio o si no se realiza con estándares adecuados” y subrayó que “no es una falla del método, sino del sistema de implementación”.
Los expertos también remarcan que el cáncer colorrectal suele desarrollarse lentamente, lo que brinda una ventana de oportunidad única para la prevención. En ese sentido, la colonoscopía permite intervenir en etapas tempranas, incluso antes de que aparezcan síntomas.
“El trabajo es valioso, pero hay que entenderlo en contexto. La colonoscopía sigue siendo el método más completo porque no solo detecta lesiones, sino que permite extirpar pólipos antes de que se transformen en cáncer”, explicó el doctor Alejandro Ruiz.
PM/fl